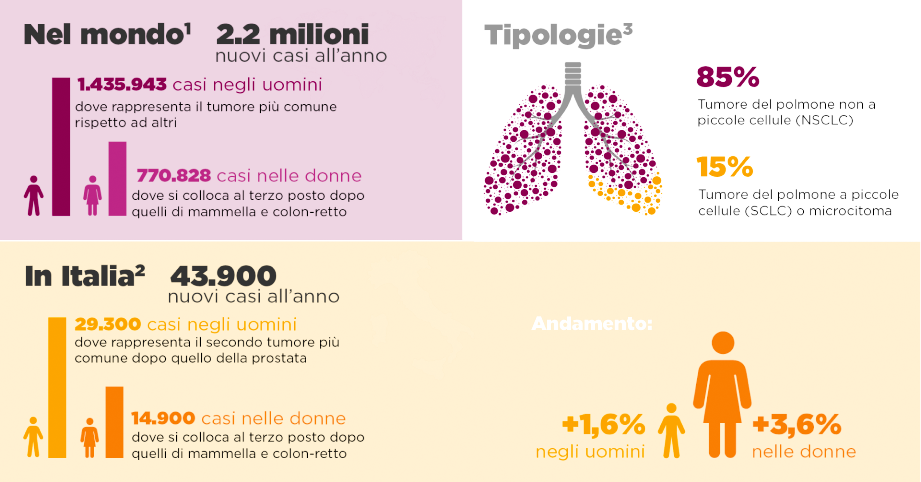
I numeri della malattia
Il tumore del polmone rappresenta oggi il secondo tumore più frequente a livello globale dopo quello della mammella, mentre in Italia è il terzo tumore dopo quello della mammella e quello del colon-retto.1,2
L’incidenza è in crescita nei paesi in via di sviluppo, in molti dei quali si registra un incremento nella percentuale di fumatori.3
Polmone: un solo organo, tante malattie
Una tosse che non passa, il fiato corto, una stanchezza che non si spiega. Sono solo alcuni dei sintomi che possono far pensare a un tumore del polmone, ma sono anche sintomi molto generici, che potrebbero essere causati da problemi che con il tumore non hanno niente a che fare. Per questa ragione è importante, in presenza di sintomi sospetti rivolgersi al proprio medico che, con l’aiuto dello specialista, potrà dare il via al percorso di diagnosi più adatto a ciascun caso.4
Come si arriva alla diagnosi? Il primo passo è senza dubbio il colloquio con il medico che valuta la storia clinica e i sintomi ed esegue una visita completa. Seguono una serie di esami cosiddetti di “diagnostica per immagine” (raggi X, TC, PET, risonanza magnetica) mirati a identificare la presenza del tumoree la sua estensione nell’organismo. Da lì si prosegue con esami che valutano il buon funzionamento dei polmoni e con un prelievo di un campione di cellule o di tessuto (biopsia) che verrà in seguito analizzato in laboratorio.4 E per la diagnosi precoce della malattia sono in fase di studio anche in Italia programmi di screening mirato nelle popolazioni più a rischio.5
Attenzione però. Parlare di tumore del polmone al singolare è riduttivo. Oltre ai due tipi principali – NSCLC e SCLC – sono stati identificati numerosi sottogruppi della malattia in base alla presenza di specifiche alterazioni molecolari, che possono variare da paziente a paziente, ma anche nello stesso paziente nel corso del tempo. Identificare tali alterazioni attraverso test molecolari specifici significa ottenere una fotografia più accurata della malattia e un aiuto nella scelta della terapia.6 Infine, anche la presenza di specifiche caratteristiche immunitarie del tumore e dell’ambiente che lo circonda possono influenzare le successive scelte terapeutiche.7
Percorsi di cura personalizzati e innovativi
Il tumore del polmone non è un’unica malattia e di conseguenza non è possibile parlare di un unico trattamento adatto a tutti i pazienti senza distinzione. Come succede anche in altri tumori, infatti, nel tumore del polmone la scelta del percorso terapeutico dipende dalle caratteristiche del paziente, ma anche dal tipo di malattia con la quale ci si confronta.8
La chirurgia rappresenta la prima scelta nei casi di tumore in fase precoce. Anche la radioterapia può avere un ruolo in diversi momenti del trattamento del tumore del polmone: ad esempio in associazione alla chemioterapia in tumori localmente avanzati, oppure a scopo palliativo, per alleviare i sintomi del tumore.4
Accanto a queste tecniche più tradizionali, sono oggi disponibili per i pazienti numerose alternative per personalizzare la terapia.
Si parte dalle terapie a bersaglio molecolare o targeted therapy. Si tratta di classi di farmaci diretti contro geni che risultano alterati in quello specifico tumore ed efficaci anche nei pazienti con malattia avanzata o metastatica. Negli ultimi due decenni – è del 2005 l’approvazione europea del primo di questi trattamenti9 – lo sviluppo delle tecniche per ottenere i profili molecolari e l’arrivo di queste nuove terapie hanno aperto la strada alla medicina di precisione, soprattutto per il NSCLC in fase avanzata.10
A completare il quadro, da qualche anno si è affacciata all’orizzonte anche l’immunoterapia che sta modificando profondamente l’approccio al trattamento del cancro, grazie al suo profilo di tollerabilità, alla risposta mantenuta nel tempo e all’efficacia in un ampio gruppo di pazienti.11
La chirurgia non è tutto!
Fino a pochi anni fa la diagnosi di un tumore “non resecabile”, ovvero che non può essere asportato con la chirurgia, si traduceva in una drastica riduzione delle possibilità di intervenire in modo efficace e il trattamento standard di chemio-radioterapia non portava a risultati particolarmente soddisfacenti.12
Ma oggi la situazione è molto diversa e l’introduzione di terapie innovative ha cambiato le carte in tavola, offrendo una prospettiva di cura per i pazienti con malattia in stadio localmente avanzato (stadio III) non resecabile.13
Oggi l’immunoterapia è entrata a pieno diritto in questo contesto e ha acceso una nuova luce per i pazienti con tumore non operabile.12 In particolare, gli inibitori di PD-L1 possono essere oggi utilizzati come terapia di consolidamento, e riescono a bloccare in modo efficace la progressione della malattia.4
I numerosi studi oggi in corso mostrano risultati incoraggianti che vanno verso un aumento del numero di persone che possono beneficiare dell’immunoterapia e, potenzialmente, potranno accedere a una possibilità di cura.13
E se il tumore è resecabile? Anche in questo caso non è detto che la chirurgia da sola sia sufficiente. In particolare, per eliminare eventuali cellule non asportate con il bisturi e ridurre così il rischio che il tumore ritorni si utilizza la cosiddetta terapia adiuvante, ovvero la terapia somministrata dopo l’intervento chirurgico, che può essere proposta ai pazienti con malattia localmente avanzata (stadio III) ma anche a quelli con tumore in stadio più precoce (anche in stadio I). Per quanto riguarda la scelta della terapia adiuvante, i medici hanno a disposizione diverse opzioni, da sole o in combinazione: dalla radioterapia alla chemioterapia, per arrivare alle terapie a bersaglio molecolare e all’immunoterapia. Il tutto ancora una volta disegnato su misura per il singolo paziente.4

Obiettivo qualità di vita
Curare un paziente non significa solo cercare il trattamento più efficace contro la sua malattia, ma richiede un impegno a 360 gradi che includa tutti i reali bisogni della persona e tenga conto della qualità di vita. Si tratta di valutare l’esperienza di malattia, così come il singolo paziente la vive e non solo di osservare l’efficacia di un trattamento.14
Entrano allora in gioco i cosiddetti patient reported outcomes (PRO), ovvero gli esiti riportati direttamente dai pazienti, che negli ultimi anni hanno guadagnato sempre più spazio nell’oncologia clinica e come strumento per misurare la qualità di vita, un parametro che oggi è parte integrante della ricerca clinica, epidemiologica e di economia sanitaria.15
Da non dimenticare il fatto che una migliore qualità di vita influenza in modo positivo anche la sopravvivenza dei pazienti oncologici, inclusi quelli con tumore del polmone.16
Usati nel modo corretto, questi strumenti possono davvero fare la differenza.
©AstraZeneca – Codice IT-10928 – Data di approvazione: 27/10/2023
BIBLIOGRAFIA
- IARC-WHO. Global Cancer observatory. https://gco.iarc.fr/ [Ultimo accesso 17 settembre 2023]
- AIOM, AIRTUM, et al. I numeri del cancro in Italia 2022
- Leiter A, Veluswamy RR, Wisnivesky JP. The global burden of lung cancer: current status and future trends. Nat Rev Clin Oncol. 2023;20(9):624-639. doi:10.1038/s41571-023-00798-3
- American Cancer Society – Lung Cancer. https://www.cancer.org/cancer/types/lung-cancer.html [Ultimo accesso 17 settembre 2023]
- Ministero della Salute. La diagnosi precoce del tumore del polmone – La Rete italiana screening polmonare (RISP). [Aggiornamento 7 febbraio 2023]
- Zito Marino F, Bianco R, Accardo M, et al. Molecular heterogeneity in lung cancer: from mechanisms of origin to clinical implications. Int J Med Sci. 2019;16(7):981-989. Published 2019 Jun 10. doi:10.7150/ijms.34739
- Lv X, Mao Z, Sun X, Liu B. Intratumoral Heterogeneity in Lung Cancer. Cancers (Basel). 2023;15(10):2709. Published 2023 May 11. doi:10.3390/cancers15102709
- ESMO For patients. Personalised Medicine at a Glance: Lung Cancer. [updated in February 2017]
- Steeghs EMP, Groen HJM, Schuuring E, et al. Mutation-tailored treatment selection in non-small cell lung cancer patients in daily clinical practice. Lung Cancer. 2022;167:87-97. doi:10.1016/j.lungcan.2022.04.001
- Hofmarcher T, Malmberg C, Lindgren P. A global analysis of the value of precision medicine in oncology – The case of non-small cell lung cancer. Front Med (Lausanne). 2023;10:1119506. Published 2023 Feb 20. doi:10.3389/fmed.2023.1119506
- Lahiri A, Maji A, Potdar PD, et al. Lung cancer immunotherapy: progress, pitfalls, and promises. Mol Cancer. 2023;22(1):40. Published 2023 Feb 21. doi:10.1186/s12943-023-01740-y
- Remon J, Hendriks LEL. Targeted therapies for unresectable stage III non-small cell lung cancer. Mediastinum. 2021;5:22. Published 2021 Sep 25. doi:10.21037/med-21-8
- Cortiula F, Reymen B, Peters S, et al. Immunotherapy in unresectable stage III non-small-cell lung cancer: state of the art and novel therapeutic approaches. Ann Oncol. 2022;33(9):893-908. doi:10.1016/j.annonc.2022.06.013
- Koller M, Shamieh O, Hjermstad MJ, et al. Psychometric properties of the updated EORTC module for assessing quality of life in patients with lung cancer (QLQ-LC29): an international, observational field study. Lancet Oncol. 2020;21(5):723-732. doi:10.1016/S1470-2045(20)30093-0
- Hechtner M, Eichler M, Wehler B, et al. Quality of Life in NSCLC Survivors – A Multicenter Cross-Sectional Study. J Thorac Oncol. 2019;14(3):420-435. doi:10.1016/j.jtho.2018.11.019
- Hong YJ, Han S, Lim JU, et al. Association Between Quality of Life Questionnaire at Diagnosis and Survival in Patients With Lung Cancer. Clin Lung Cancer. 2023;24(5):459-466. doi:10.1016/j.cllc.2023.03.007

