Il fumo è uno dei fattori di rischio più importanti per il tumore al polmone e il principale per lo sviluppo del SCLC; 1 non solo è in grado di aumentare il rischio di ammalarsi di tumore al polmone ma rende anche le cellule tumorali più aggressive e resistenti ai farmaci chemioterapici. 2

Uno dei modi per prevenire l’insorgenza di un tumore al polmone è smettere di fumare il prima possibile così da abbassare la probabilità di ammalarsi. Bisogna inoltre prestare attenzione a non inalare il fumo passivo dai fumatori che ci circondano. Non importa per quanto tempo si è fumato in precedenza, smettere può comunque diminuire le probabilità di sviluppare un tumore al polmone. 1
In questi ultimi anni si è poi assistito al proliferare dei cosiddetti sistemi elettronici di erogazione della nicotina (Electronic Nicotine Delivery Systems, ENDS) che comprendono le sigarette elettroniche, i dispositivi per lo svapo, i narghilè, le pipe e i sigari, tutti elettronici. Ci sono poi i prodotti “heat not burn” che scaldano il tabacco ad elevate temperature senza però che esso bruci.3 Tutti questi surrogati del fumo non hanno ancora una diretta correlazione con l’insorgenza di un tumore al polmone ma sono ben lungi dall’essere considerati “non a rischio”. Inoltre, è stato dimostrato come coloro i quali si dotano di tutti questi dispositivi sono più propensi a tornare o ad iniziare a fumare la classica sigaretta. 4
Anche evitare l’esposizione ad agenti cancerogeni aiuta a prevenire l’insorgenza della malattia. Sui luoghi di lavoro si è normalmente tutelati dalle leggi sulla sicurezza nei luoghi di lavoro e, nella vita di tutti i giorni, basta evitare di esporsi a sostanze chimiche di cui non si conosce la pericolosità. 1
I ricercatori hanno poi osservato come coloro che bruciano carbone e biomasse quali legna, ramoscelli e residui di coltivazioni sia per cucinare che per scaldarsi, hanno un aumento del rischio di ammalarsi di tumore al polmone. Il carbone bruciato a livello domestico è stato quindi classificato come cancerogeno. 4
Ci sono infine le raccomandazioni più di carattere generale che valgono per condurre una vita sana ma che, indirettamente, ci aiutano a ridurre il rischio: avere uno stile di vita sano, adottando un’alimentazione equilibrata composta da frutta e verdura. 1
Bibliografia
- Can Lung Cancer Be Prevented? American Cancer Society (ACS). Disponibile al sito: https://www.cancer.org/cancer/lung-cancer/causes-risks-prevention/prevention.html#written_by
- Cataldo J, et al. Smoking cessation: an integral part of lung cancer treatment. Oncology 2010;78:289–301. https://pubmed.ncbi.nlm.nih.gov/20699622/
- Sigarette elettroniche, prodotti a tabacco riscaldato non bruciato e senza fumo. European Lung Foundation (ELF). Disponibile al sito: https://europeanlung.org/it/information-hub/factsheets/sigarette-elettroniche-prodotti-a-tabacco-riscaldato-non-bruciato-e-senza-fumo/
- Bade CB, Dela Cruz CS. Lung cancer 2020: epidemiology, etiology, and prevention. 2020. Clin Chest Med. Mar;41(1):1-24.
Quando si parla di fattore di rischio ci si riferisce a una sostanza, abitudine o comportamento che può aumentare la probabilità di ammalarsi di tumore al polmone. Mentre alcuni fattori possono essere eliminati o ridotti, ad esempio l’abitudine al fumo, su altri non si può intervenire, come ad esempio l’avere una familiarità per la malattia o avere una determinata età. 1
È importante però comprendere che, seppure ci si esponga o ci si è esposti a uno o più fattori di rischio, non è detto che sicuramente ci si ammalerà di tumore al polmone, così come è possibile che si sviluppi la malattia in assenza di fattori di rischio. Ciò di cui si parla quando si menzionano i fattori di rischio è un’aumentata probabilità di sviluppare la malattia e non una certezza. 1
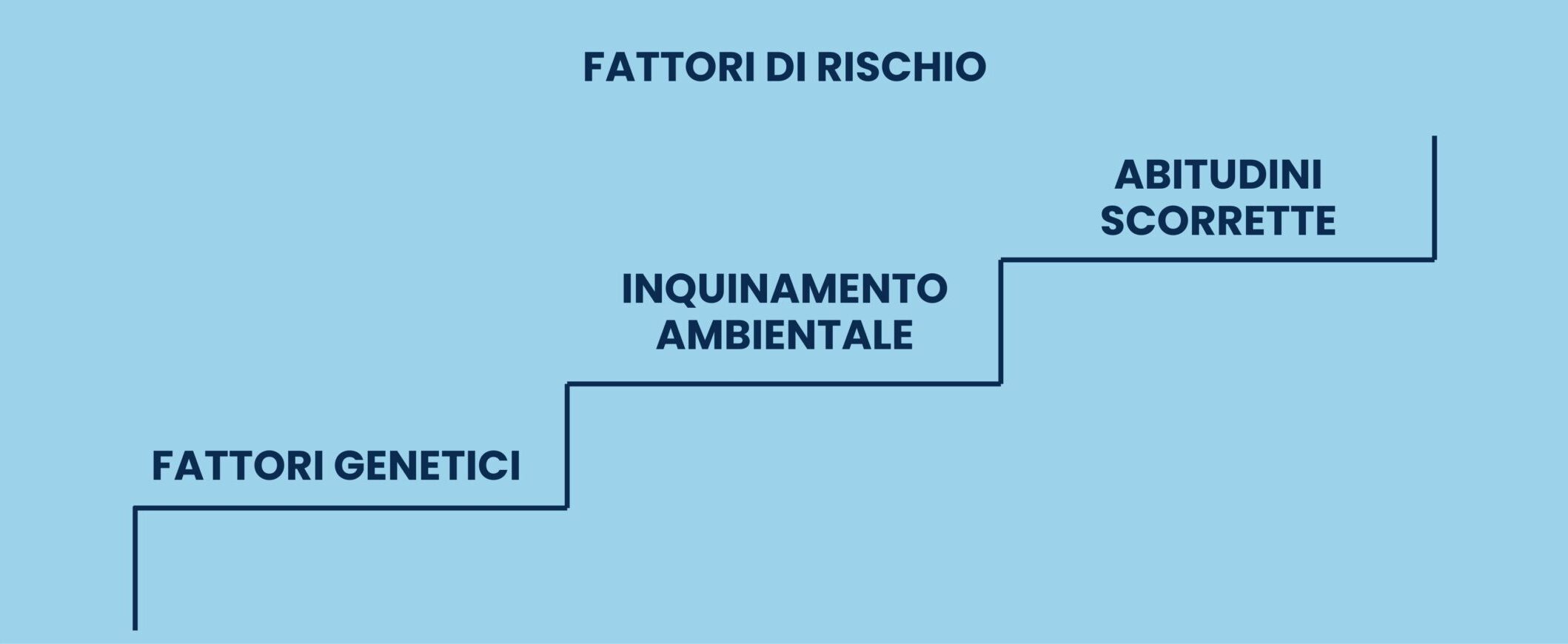
I FATTORI DI RISCHIO NEL TUMORE AI POLMONI
- Fumo: è il principale fattore di rischio per il tumore al polmone. Si stima che l’80% di tutti i pazienti che muoiono per un tumore al polmone siano fumatori e la percentuale sale quando si parla di SCLC. Quanto più si fuma e da quanto più tempo si è fumatori, tanto più le percentuali si alzano. Anche il fumo passivo rappresenta un fattore di rischio che aumenta la probabilità di ammalarsi di tumore al polmone. 1
- Amianto: le persone che sono state esposte a questo materiale, soprattutto chi ha lavorato in miniere, stabilimenti tessili o cantieri navali presentano un rischio più elevato rispetto alla popolazione generale di sviluppare tumore al polmone. Grazie alla legge n° 257 in vigore dal 1992 in Italia non è più possibile costruire con questo materiale e la maggior parte degli edifici è stata bonificata. 1
- Sostanze chimiche: composti chimici quali arsenico, silice, nickel, berillio, cadmio, cromo e derivati del carbone ma anche elementi radioattivi sono agenti definiti carcinogeni. 1
- Inquinamento: soprattutto chi vive in città molto popolate. Seppur il rischio è solo lievemente aumentato, va comunque tenuto in considerazione. 1
- Precedente storia di tumore: se ci si è già ammalati di tumore al polmone o un membro prossimo della famiglia (fratelli, sorelle, genitori) ha avuto un tumore al polmone, il rischio che si possa svilupparne uno aumenta. Va inoltre considerato che la personale esposizione a radioterapia per curare un cancro a livello del torace (polmone, seno…) è essa stessa un fattore di rischio. 1
Bibliografia
- Lung cancer risk factors. American Cancer Society (ACS). Disponibile al sito: https://www.cancer.org/cancer/lung-cancer/causes-risks-prevention/risk-factors.html
Alcune tipologie di tumore al polmone presentano mutazioni di geni o proteine che possono essere utilizzati come bersaglio per specifiche terapie. 1
Se durante il processo di duplicazione delle cellule si verifica un errore, il gene si modifica creando una cosiddetta mutazione. Queste modificazioni possono essere state ereditate dai genitori (si parla quindi di mutazioni ereditarie) oppure possono verificarsi nel corso della vita (si parla di mutazioni acquisite). Alcune modifiche nei geni sono innocue mentre altre possono avere conseguenze, come ad esempio il cancro. 1
Tutti i tipi di tumore, quindi anche il tumore al polmone, insorgono a causa di mutazioni genetiche. 1

LE MUTAZIONI GENETICHE NEL TUMORE AL POLMONE
In alcune persone presentare una mutazione può renderle più suscettibili a sviluppare una certa tipologia di cancro oppure può determinare il successo o l’insuccesso di determinate terapie, così come una prognosi migliore o peggiore rispetto ad altre persone con lo stesso tumore ma che non presentano quella stessa mutazione. 2

Queste sono tra le mutazioni più comuni del tumore al polmone (dove il + dopo il nome del gene indica la presenza della mutazione). Il test mutazionale (noto anche come profilo molecolare) è un esame effettuato su cellule cancerose prelevate mediante biopsia, oppure durante l’intervento chirurgico di rimozione del tumore, che consente di conoscere se il tumore presenta specifiche mutazioni. 3
Conoscere la presenza di specifiche mutazioni del tumore al polmone è un’informazione importante, può essere d’aiuto nel decidere quale sia il trattamento migliore. 3
I tipi di cancro al polmone sono molti e possono generare non poca confusione, ma è importante conoscere la mutazione del proprio. Se si hanno dubbi e domande, non bisogna aver timore di chiedere ai medici.
Bibliografia
- Testing for gene mutations in lung cancer. Cancer Research UK. Disponibile al sito: https://www.cancerresearchuk.org/about-cancer/lung-cancer/getting-diagnosed/tests/testing-for-gene-mutations
- Precision or Personalized Medicine. American Cancer Society (ACS). Disponibile al sito: https://www.cancer.org/treatment/treatments-and-side-effects/treatment-types/precision-medicine.html
- Test for lung cancer. American Cancer Society (ACS). Disponibile al sito: https://www.cancer.org/cancer/lung-cancer/detection-diagnosis-staging/how-diagnosed.html
A seguito della diagnosi di tumore al polmone, vengono svolti ulteriori esami per valutare quanto il tumore si è esteso in polmoni, linfonodi e nel resto del corpo. Questo processo è chiamato stadiazione e consente di conoscere il tipo di tumore e in che stadio di sviluppo si trova e, di conseguenza, quale sia il trattamento necessario. 1
LA STADIAZIONE DEL NSCLC
I medici utilizzano il sistema TNM, in cui: 2

Tramite un sistema di numeri romani e lettere, è possibile classificare la malattia negli stadi da IA (stadio uno A=stadio iniziale) a IV (stadio quattro=tumore metastatico). 3 All”interno di ciascuno di questi stadi, la gradazione di T, N e M tramite numeri da 0 a 4 fornisce ulteriori informazioni sul tumore riguardo questi 3 parametri presi in oggetto. 2
Tra i test di laboratorio che possono essere richiesti dallo specialista, oltre al profilo genetico per la ricerca di mutazioni, c’è quello per la ricerca dell’espressione di determinate proteine nelle cellule tumorali, come PD-L1, che può dare un’indicazione sulla risposta a determinate terapie (immunoterapia). 4
Alla fine del percorso diagnostico, si arriverà ad avere un quadro chiaro del tumore: di che tipo è, quanto è esteso, se ha metastatizzato e in che stadio si trova.

Esistono 4 gradi di T che consentono di fornire indicazioni sull’estensione e posizione della massa tumorale rispetto alla sede di origine nei polmoni. 2

I gradi principali di N sono 3 e consentono di indicare il grado di coinvolgimento dei linfonodi più o meno vicini ai polmoni. 2

Esistono 2 gradi di M, che indicano se il tumore ha colonizzato altre parti del corpo al di fuori del polmone tramite metastasi oppure se è rimasto localizzato. 2
LA STADIAZIONE DEL MICROCITOMA
Il microcitoma presenta soltanto due possibili stadi basati sul grado di estensione del tumore: malattia limitata oppure malattia estesa. 2
Bibliografia
1.How Is Lung Cancer Diagnosed and Treated? Center for Disease Control and Prevention (CDC). Disponibile al sito: https://www.cdc.gov/cancer/lung/basic_info/diagnosis_treatment.htm
2.Lung cancer. Diagnosis. National Health Service (NHS). Disponibile al sito: https://www.nhs.uk/conditions/lung-cancer/diagnosis/
3.Cancro del polmone non a piccole cellule (NSCLC). Guida ESMO per il paziente. Disponibile al sito: https://www.esmo.org/content/download/87433/1608958/1/IT-Cancro-del-Polmone-non-a-Piccole-Cellule-NSCLC-Guida-per-il-Paziente.pdf
A volte scoprire di avere il tumore al polmone può avvenire per pura causalità se non si presentano sintomi caratteristici, ad esempio durante una radiografia richiesta per altri motivi. 1
Gli esami richiesti per la diagnosi del tumore al polmone comprendono le analisi del sangue 2 e la radiografia al torace che possono aiutare a escludere altre cause dei sintomi, come ad esempio un’infezione 3 , oltre a ulteriori esami strumentali. 2
GLI ESAMI STRUMENTALI NELLA DIAGNOSI DI TUMORE AL POLMONE
- La radiografia al torace: di solito è il primo esame strumentale che viene prescritto sebbene non fornisca una diagnosi definitiva di tumore al polmone, poiché non riesce a distinguere la natura delle “macchie” osservate. 2
- Per questo motivo, successivamente alla radiografia, viene prescritta una TC (tomografia computerizzata) con mezzo di contrasto che consente di ottenere immagini dettagliate dell’interno del corpo. 2
- Se la TC mostra la presenza di tumore al polmone in stadio precoce, è possibile che venga prescritta una PET-TC (tomografia a emissione di positroni) per localizzare le cellule tumorali attive. 2
- La broncoscopia viene prevista nel caso in cui la TC abbia evidenziato la massa tumorale al centro del petto; si tratta di una procedura che consente di vedere l’interno delle vie aeree grazie a un sottile tubicino dotato di una telecamera e di prelevare un piccolo campione di cellule tumorali, chiamato biopsia. Oggi è inoltre possibile ricorrere a una procedura di broncoscopia innovativa chiamata EBUS che ricorre a una sonda a ultrasuoni per localizzare anche i linfonodi da cui prelevare una biopsia per la loro valutazione. 2
- La biopsia consente di definire la tipologia stessa del tumore 2 e di poter eseguire i test genetici per identificare quali geni mutati sono responsabili del tumore, consentendo così di avere ulteriori informazioni prima di iniziare la terapia. 2
Tra i test di laboratorio che possono essere richiesti dallo specialista, oltre al profilo genetico per la ricerca di mutazioni, c’è quello per la ricerca dell’espressione di determinate proteine nelle cellule tumorali, come PD-L1, che può dare un’indicazione sulla risposta a determinate terapie (immunoterapia). 4
Alla fine del percorso diagnostico, si arriverà ad avere un quadro chiaro del tumore: di che tipo è, quanto è esteso, se ha metastatizzato e in che stadio si trova.
Bibliografia
1.Lung cancer symptoms. Cancer Research UK. Disponibile al sito: https://www.cancerresearchuk.org/about-cancer/lung-cancer/symptoms
2.Lung cancer. Diagnosis. National Health Service (NHS). Disponibile al sito: https://www.nhs.uk/conditions/lung-cancer/diagnosis/
3.What to know about pneumonia and lung cancer. Medical News Today. Disponibile al sito: https://www.medicalnewstoday.com/articles/316783#risk-factors .
4.Test for lung cancer. American Cancer Society (ACS). Disponibile al sito: https://www.cancer.org/cancer/lung-cancer/detection-diagnosis-staging/how-diagnosed.html
5.Testing for gene mutations in lung cancer. Cancer Research UK. Disponibile al sito: https://www.cancerresearchuk.org/about-cancer/lung-cancer/getting-diagnosed/tests/testing-for-gene-mutations
Per screening si intende l’esecuzione di test diagnostici in tutti i componenti di una popolazione sana ma considerata a rischio con l’obiettivo di effettuare una diagnosi precoce.
I criteri che una persona deve soddisfare per essere considerata “a rischio” sono due:
- Età tra i 50 e i 75 anni.1
- Essere fumatori di almeno 20-30 pacchetti di sigaretta/anno oppure essere ex fumatori che hanno smesso di fumare da meno di 10 anni.1
I centri più importanti per lo screening sono:
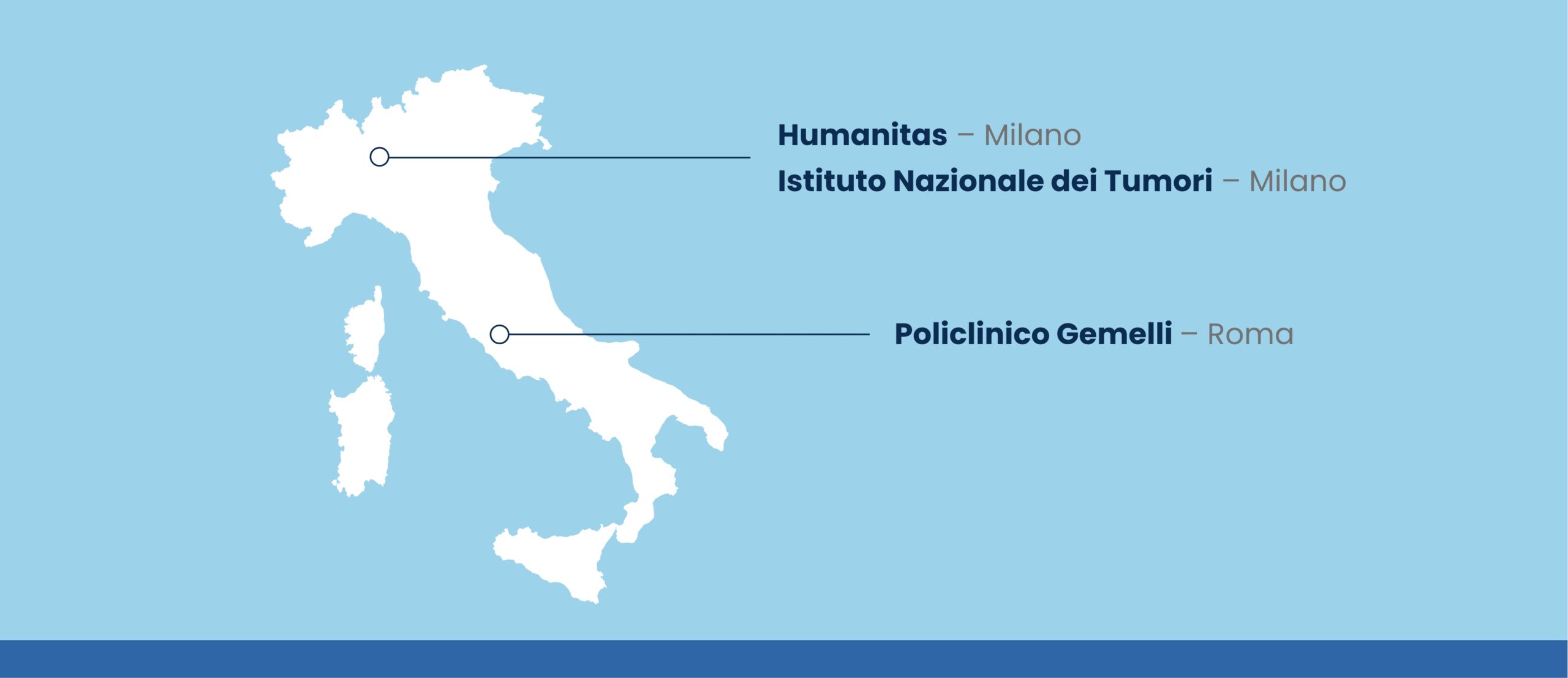
Ma, in generale, in tutta Italia esistono strutture che forniscono gratuitamente lo screening, spesso all’interno di programmi di studio e di ricerca.

Il National Lung Screening Trial (NLST) è stato il primo studio a dimostrare come la diagnosi precoce di tumore polmonare con TC al torace a bassa dose, annuale, in soggetti ad alto rischio, determini una riduzione della mortalità associata a tale malattia del 20%. 3 In Europa sono stati completati, e sono tutt’ora in corso, molti studi dedicati allo screening del tumore polmonare. 4 In particolare lo studio italiano MILD ha recentemente dimostrato che l’esecuzione della TC al torace a bassa dose in soggetti fumatori ad alto rischio per tumore polmonare: 4
- con frequenza annuale o biennale
- per un periodo totale di 10 anni
- si associa a una riduzione della mortalità a 10 anni pari al 39% rispetto alla sola osservazione 4
Anche lo studio belga NELSON, condotto su 12.195 uomini e 2594 donne, conferma che l’utilizzo della TC a bassa dose riduce significativamente la mortalità causata dal tumore al polmone. 5
Bibliografia
- Oudkerk M, et al. European position statement on lung cancer screening. Lancet Oncol. 2017;18(12):e754-e766; 2. Markowitz SB, et al. Capacità della TC spirale a bassa dose di radiazione di distinguere tra noduli polmonari non calcifici benigni e maligni. Chest. Edizione italiana. IX. 2007; 3. National Lung Screening Trial Research Team, Aberle DR, Adams AM, Berg CD, et al. Reduced lung-cancer mortality with low-dose computed tomographic screening. N Engl J Med. 2011;365:395-409; 4. Linee Guida AIOM. Tumore al polmone. 2019; 5. de Koning HJ, et al. Reduced lung-cancer mortality with volume CT-screening in a randomized trial. N Engl J Med. 2020 Feb 6;382(6):503-513.
I sintomi del tumore ai polmoni sono diversi e non sempre sono specifici. Alcune persone, infatti, sviluppano sintomi legati ai polmoni, altre manifestano sintomi legati alla parte del corpo in cui il tumore si è esteso (metastatizzato) e altri ancora possono manifestare sintomi generici. 1 Nella maggior parte dei casi, tuttavia, il tumore al polmone non provoca alcun sintomo nelle fasi iniziali della malattia. 2
Trattandosi di sintomi perlopiù comuni anche ad altre malattie, non è sempre facile attribuirli al tumore al polmone e capita che la diagnosi della malattia avvenga per caso nel corso di analisi radiologiche effettuate per altre patologie. 3
A seguito dell’insorgenza dei primi sintomi è fondamentale rivolgersi al medico di fiducia che, dopo valutazione, prescriverà gli esami necessari ad accertare la natura degli stessi, inviando allo specialista.

I SINTOMI DEL TUMORE AI POLMONI
I sintomi più comuni del tumore al polmone possono includere: 2
- Tosse persistente o che peggiora nel tempo; è uno dei sintomi più frequenti, può essere sia tosse secca sia tosse con catarro oppure un peggioramento della solita “tosse del fumatore”.3
- Presenza di sangue quando si tossisce o espettorato color ruggine (saliva o catarro).
- Dolore al petto che spesso peggiora se respirando profondamente, tossendo o ridendo.
- Raucedine.
- Perdita dell’appetito.
- Perdita di peso inspiegabile.
- Affanno (dispnea).
- Sensazione di stanchezza o debolezza.
- Infezioni persistenti o ricorrenti, come bronchite o polmonite.
- Comparsa di rumore sibilante con la respirazione.
Se il tumore al polmone si estende anche in altre parti del corpo, può provocare: 2
- Dolore osseo (ad esempio mal di schiena o dolore alle anche).
- Manifestazioni a carico del sistema nervoso causate dalla diffusione del cancro fino al cervello (ad esempio mal di testa, debolezza o intorpidimento di un braccio o una gamba, capogiri, problemi di equilibrio o convulsioni).
- Ingiallimento della pelle e degli occhi (ittero) dato dalla diffusione del tumore nel fegato.
- Ingrossamento dei linfonodi (ad esempio di collo o sopra le clavicole).
Bibliografia
1.What are the symptoms of lung cancer? Center for Disease Control and Prevention (CDC). Disponibile al sito: https://www.cdc.gov/cancer/lung/basic_info/symptoms.htm .
2.Signs and symptoms of lung cancer. American Cancer Society (ACS). Disponibile al sito: https://www.cancer.org/cancer/lung-cancer/detection-diagnosis-staging/signs-symptoms.html .
3.Sintomatologia del tumore polmonare. AIOTown. Disponibile al sito: https://www.oncologiatoracica.it/public/town/D%20Sintomatologia.pdf .
Esistono due principali tipi di tumore al polmone, classificati secondo la tipologia di cellule nelle quali il tumore inizia a svilupparsi: 1
- carcinoma polmonare non a piccole cellule (NSCLC).
- carcinoma polmonare a piccole cellule (SCLC).
La tipologia di tumore al polmone determina la terapia. 1
Il tumore che ha origine dai polmoni è chiamato “primitivo” mentre, se si diffonde ai polmoni da tumori presenti in altre parti del corpo, prende il nome di tumore “secondario”. 1

Carcinoma polmonare non a piccole cellule (non-small cell lung cancer, NSCLC)
Il NSCLC costituisce l’80-85% delle forme di tumore al polmone. I tre principali sottotipi del NSCLC sono: 2
- adenocarcinoma
- carcinoma a cellule squamose
- carcinoma a grandi cellule
Il microcitoma o carcinoma polmonare a piccole cellule (small-cell lung cancer, SCLC)
Il microcitoma costituisce il 10-15% delle forme di tumore al polmone. Questa tipologia di tumore al polmone tende ad avere una crescita e un’espansione più rapide del NSCLC. In circa 70% delle persone con SCLC al momento della diagnosi il tumore è già esteso. Data la sua rapida crescita, tende a rispondere bene ad alcune terapie, tuttavia nella maggior parte dei casi si ripresenterà. 2
Bibliografia
1.Lung cancer – Overview. National Health Service (NHS). Disponibile al sito: https://www.nhs.uk/conditions/lung-cancer/.
2.What is lung cancer?. American Cancer Society (ACS). Disponibile al sito: https://www.cancer.gov/types/lung/hp/non-small-cell–lung-treatment.
